1. 医用工学研究施設の誕生
現在、治すことの出来ない患者、難病や障害に苦しむ患者を根治させる治療開発の挑戦は誰がやるのだろうか。目の前の患者をいかに上手に、効果的に治すかを徹底的に追求して来た医師が目の前の患者を診ていれば、現在治せない患者を将来おのずと治せるようになるのであろうか。
江戸の鎖国時代に“蘭学事始め”で始まった日本の医学は病気を治すためにオランダ語をまず学び、西洋医学から治療法を学ぼうとした。治らない病気を治すという医学の本質的な追究は取敢えず医学の外におくことで早急な西洋医学のキャッチアップの道を選択した。その意味で日本の医学は新しい医療の創造に必ずしも全力で取り組むことをせず、目の前の患者を診る西洋医学で確立した臨床医学に主体を置いた活動になっている。日本から世界に発信する医学の創造とその取り組みは日本の医学に大きく欠落した領域として今日に至っている。このような背景の基に、日本の医科大学の開校は現在においても依然として国の管理下にあり認可が必要となっている。臨床医の育成のみを考える医学から抜き出ることなく、目の前の国民の臨床医療のみを前提に必要な医師数を決めている現状にある。新医療を創出する医師は想定外であり、そのような医師を養成する系統的な仕組み作りは考えられて来なかった。従って診断や治療のハイテク化が進み次々に新技術が必要になってもその重要な新医療開発は患者を診ながら志ある医師たちのボランティア的活動に支えられて来たため、日本の医療機器、デバイス開発は欧米に大きく水をあけられて来ている。
1970年代に医学にテクノロジーを効果的に持ち込むには先端技術を持つエンジニアの医学への参加が重要であると考え、それまで医学教育は医師のためにのみあったがエンジニアにも本格的な医学教育が必要であるとの考えに基き、東京女子医大は東芝より招いた三浦茂教授を中心に医用技術研究施設を開設した。外科医の山田明夫助教授(後に東京理科大学教授)のもとで1年コースの総合的医学カリキュラムが開始された。さらなる発展のために1976年東京女子医大・理論外科教授の桜井靖久先生が医用工学研究施設と名称変更して、系統的な医学教育“医用工学カリキュラム”として今日のバイオメディカルカリキュラムの礎を作った。医学部卒業生以外の医薬・医療機器の理工系の大学・研究所・企業で働く人達への本格的な医学教育により医学と産業の間の架け橋ともなる研究者、産業界人材の啓発と連携構築に尽力した。
2. 未来医学研究会の設立と医工連携の拠点化への挑戦
1979年、桜井先生は日本に新しい医療を作るためには医療産業の振興が必須と考え、医用工学カリキュラムの修了生を中心に未来医学研究会を立ち上げた。医学と工学の間にあるギャップの橋渡しができる医師、研究者が未来の医療を描き切磋琢磨しながら議論、協働を通して日本に新しい医工連携、産学連携の拠点を作りたいとの熱い思いでのスタートであった。
当時の理工系学部、薬学部での細胞、組織・臓器、動物を使った実験が必要になって来ていたが、必ずしも十分な施設、研究推進の環境が整っていなかった。医工連携を目指し、理工系、薬学系の他大学との共同研究で人材、技術を育てる取り組みを開始した。桜井先生は医学部の中に理工学部が必要との思いから、未来にさらに重要になると思われる先端技術の医療への導入を可能にする学際的な研究の実行を進めた。まず、核となる若手の理工学系の研究者の助手・講師のポストを作り、その出身研究室との共同研究の実行を行った。研究が進むと次第に共同研究の輪は広がり日本中から優秀な人材が集ってくるようなった。東京大学、早稲田大学、慶応大学、東京理科大学、上智大学、東京農工大学、東京工業大学、日本女子大学、東京電機大学などから卒業論文、修士論文、博士論文の研究のために人と技術が集まり、この特殊な“るつぼ”の中での核反応により次々に新しい科学的発見と技術開発が進むことになる。
アメリカで開発されたロボット手術のダビンチは良く知られているが、その部品の70パーセント以上が日本製であるのになぜ世界初を日本で作れなかったのだろうか。日本人にとって改良は得意であるが創造には向いていないためロボット手術は日本で出来なかったという議論が一般的である。果たして本当なのだろうか。図1に櫻井先生が1980年代に作った未来手術の構想図を示した。術者は手術着にならず、白衣のまま無菌カプセル内の患者の手術を画像で見ながらロボットの遠隔操作で進めている。ダビンチと比べてみると酷似しており、ダビンチ開発の20年も前に日本人によってロボット手術は構想されていた。この構想を単なる空想としてしか見られず、社会環境がその実現に向けた投資と社会システム構築に挑戦する先見性に欠けていた。日本から世界に新医療技術を発信する体制が全く整っていなかったように思われる。すなわち、研究者と社会の発展レベルが一致しないと大きな技術革新はおきない。

1871年にケンブリッジ大学はキャベンディッシュ研究所を創設して、マクスウエル、J.J.トムソン、ラザホード、ブラッグらが所長をつなぎ、現在までに29人のノーベル賞受賞者を輩出している。DNA二重らせん構造のクリックとワトソンも含まれている。歴代所長達はノーベル賞を受賞する大科学者であると同時に科学のフロントでの研究推進の環境作り、研究者の効果的支援の仕方を最も良く知っていたに違いない。このような世界的な研究所とは比べるべくもないが、研究所は現在の日本に蔓延した縦型の管理体制では何も達成できないことを前提に、私立医大の限られた支援力のなかで、国、産業、他大学との医工連携を基にユニークな研究所を目指す挑戦こそが必要である。桜井先生と共に走りながら私は次第に世界の医療の未来、先端医療開発の未来を考え始めた。
私は1976年、大学院博士課程の学生の時に心研理論外科助手の赤池敏宏先生(後に東工大教授で活躍)に声をかけてもらい共同研究を開始した。東大鶴田研から片岡一則先生(後に東大教授として活躍)が当時大学院の学生として女子医大で研究を進めていた。人工物である高分子材料が体の中に埋め込まれたときに起こる血栓形成反応などの異物反応を材料の微細構造で回避できないかを追究するバイオマテリアル研究を開始した。1979年片岡先生と私は医用工学研究施設の助手に採用されバイオマテリアル研究のさらなる推進を始めた。机を並べて朝から晩まで実験し、空いた時間は大いに議論・相談を行う毎日が続いた。新しい材料が多くの医用応用を切り拓くようなプラットホーム技術を目指すためにどうすべきかを考え続けた。それから10年いろいろのことがあったが、私は温度で表面構造を変化させるインテリジェント表面を発明し、細胞シート工学を世界に先駆けて提案した。インテリジェント表面をプラットホームテクノロジーにする研究へと展開する局面を作った。片岡先生も東大の学生から研究を始め、医工研の助手となった横山昌幸氏(現慈恵会医科大教授)とミセル薬物運搬体の開発を行った。東京理科大、東大と研究場所を移しながら今日のナノテクノロジーの典型的な成功例を作ったのは良く知られている。
3. 先端生命医科学研究所の設立と大学院のスタート
医工連携は医師とエンジニアが共同研究すれば大きな成果が上がるというように考えられ、多くの医学部で理工系のPh.D. を採用した。実際は医師のニーズ指向型の研究方針に従ってPh.D.がそれに仕えるという形で医工連携が成立した。工学部で医師を雇うことはまず無理であったこと、人工臓器、先端医療機器開発に関しては医学部が差し迫った開発課題と考えている中で、東京女子医大医工研はシーズとニーズのバランスの良いマッチングが進む特殊な学際研究の環境整備を進めた。これによって次第に従来の治療をブレークスルーするためのエンジニアと医師の新しい連携の形が出来上がった。
1996年に日本初の大型国家研究プロジェクト未来開拓学術研究推進事業に採択された。また1998年NEDOからME連携ラボ、2000年に文科省21世紀COEプログラムなど大型プロジェクトが次々に採択された。このように外部から高く評価される環境に対応するように、当時の高倉公朋学長から大学院新専攻の開設についていろいろな打診があった。紆余曲折はあったものの遂に医工研を核に大学院医学研究科の中に先端生命医科学専攻を作ることに決まった。先端工学外科、遺伝子医学、代用臓器、再生医工学の4分野を統合する研究所となった。2001年に開始され医学部卒業生と理工系、薬学系の大学院修士修了生の医学と理工系の両方に受験資格を与えられた。医師とエンジニアの混合型から、いかに研究を医工融合にまで高めるかを目指す教育研究が進められた。先端医療のフロントでは、正解のない、解らない問題を医師あるいはPh.D.の教授、准教授、教員と学生が議論を繰り返しながら解決して行くOn The Job Trainingで教育研究が進められることが重要である。このユニークな研究教育の環境の中で新しいタイプの人材が育っている。
この大学院の開始に伴って医用工学研究施設から先端生命医科学研究所に名称変更し、伊関洋教授(後に早大教授)、村垣善浩准教授(現教授)の脳外科のグループとの連携強化が進められた。小児科の齋藤加代子教授、痛風リウマチ痛風センターの鎌谷直之教授、東京医科歯科大学から石川烈教授が定年後に客員教授で移籍されるなど研究所の活動範囲が大きく、臨床家とより緊密になったことはさらに発展を加速する原動力となったことは言うまでもない。
4. TWIns 医工融合拠点の設立
先端生命医科学研究所は、大阪大学、東京大学、東京医科歯科大学、長崎大学、岡山大学、広島大学、早稲田大学、慶応大学、慈恵会医科大学、東海大学、東京理科大学など日本全体の医師、研究者、学生が能動的に共同研究を進める再生医療、先端医療の拠点に発展して行った。2005年に日本初の文科省大型国家プロジェクト、先端融合プログラムに採択された。これにより細胞シート工学再生医療の基盤が構築され、7つの領域で世界に先駆けたヒト臨床研究・治験が開始、成功させた。まさに医工融合によって細胞シート工学というプラットホーム技術を育てることが出来た。従来の方法ではヒト臨床に到達できなかった再生医療の世界に新しい細胞シート再生医療で心臓、角膜、歯根膜、食道、関節軟骨、中耳、肺の領域で世界初の再生医療を成功させることが出来た。
研究所には人と技術が集まり、それらが核融合して新しい研究者が育ち、新しい医用技術が次々に生み出される活気あふれる拠点になって行った。国内のみならず、アメリカ、フランス、イタリア、スェーデン、ポルトガル、スペイン、イギリス、オランダ、フィンランド、中国、韓国、台湾、ヴェトナム、インド、ロシア、カザフスタン、など多くの国から優れた医師・研究者が集まり、長期に滞在して研究を行う再生医療・先端医療の世界拠点に成長して行った。
研究の推進と共に産学連携システムも構築され、これにより多くの企業研究者が同一空間の中で共同研究を行う研究所に育って行った。
このような研究所の発展を背景に女子医大の隣接地の政策大学院大学の移転に伴う跡地の国からの払い下げの話が出てきた。私は絶好の機会と考え、当時の吉岡博光理事長と早大の白井克彦総長に今後の医工融合の新しい拠点を作る提案を行い、具体的な議論が始まった。必ずしも順調ではなかったが、吉岡先生と白井先生のリーダーシップの基に多くの両大学の関係者の支援をえて、2008年に東京女子医科大学・早稲田大学連携先端生命医科学研究教育施設(TWIns)が開設された。これにより、医工融合による人と技術の両面での核反応の加速が進んだことは言うまでもない。
図2に示したように医工連携から医工融合に向かう体制作りはTWInsにより現実的になり早稲田大学とのレギュラトリーサイエンスを扱う融合大学院の開設によってほぼ図2の教育・研究の体制が完成したように思われる。
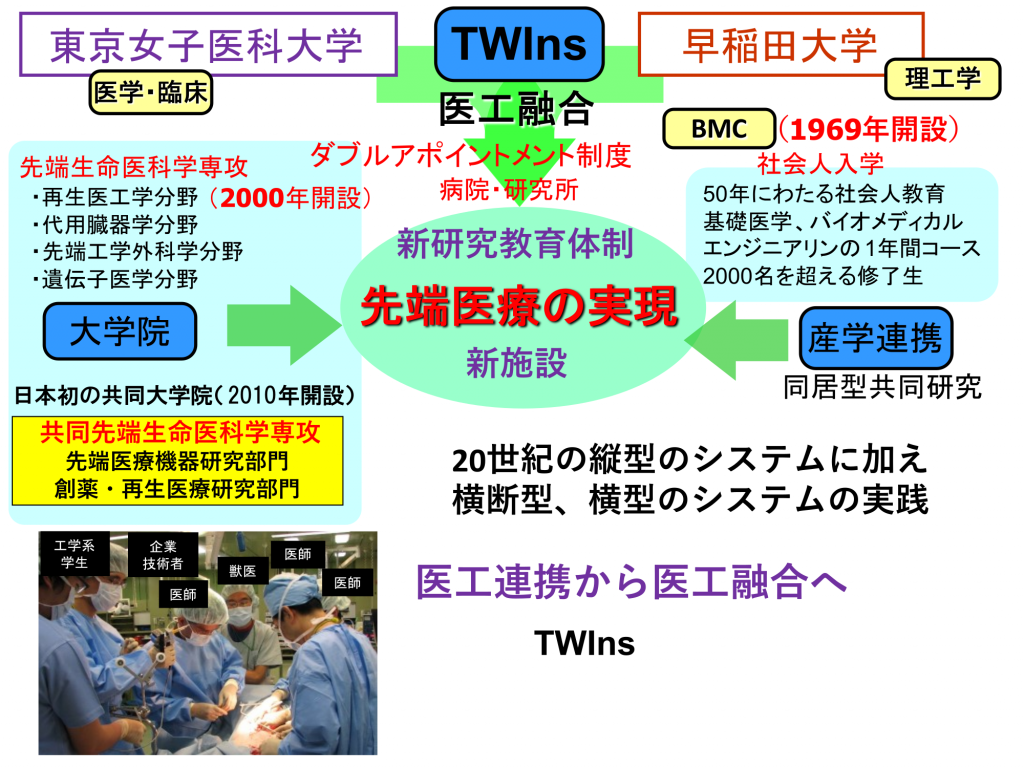
一方、20世紀に進んだアカデミアの縦型の枠組みは、東京女子医科大学、早稲田大学にも色濃く残っていてTWInsの挑戦が両大学全体での取り組みと必ずしも一致しない。従来の慣習を超えたTWIns支援はこの歴史的連携拠点をさらに発展させるのに重要であろう。同じことをやっていれば厚く支援される大学の従来の慣習の中で、新しい挑戦をやり抜くのは極めて困難である。挑戦的課題に取り組み新しい社会的価値を目指すのは結果を出すまでに多くの時間がかかるので研究者の強い信念と同時に研究支援環境をいかに整えるかが重要である。TWInsの中で依然と20世紀型のたこつぼ的研究から出られない研究者を啓発しながら、彼らを核融合を誘発する“るつぼ”の中にどのように引き込むかは今後の重要課題であろう。
表1に本研究所の50年の取り組みをまとめた。先端医療の新しい追究を展開し、日本のみならず世界に再生医療・先端医療拠点として研究教育に貢献したユニークな活動は世界から高く評価されている。事実、私の論文引用回数は10万回を超え、h-index 156 (2020年3月現在、世界ランク400位以内)は156に達している。時代を先取りした挑戦が多くの研究者を刺激、影響したように思われる。この貢献は共同研究を一緒に進めてくれた多くの医師・研究者の力があったればこそであり、新しい分野を異にする人達の結集を可能にした医工融合領域の形成の成果として、歴史に足跡を残したことを誇りに思い、厚い感謝の念を示したい。
表1 先端生命医科学研究所の50年

ユタ大学に2015年“Cell Sheet Tissue Engineering Center” を医学部と工学部の連携支援の基に開設し、初代センター長に就任した。TWIns で学位を取った医師2人とPh.D. 3人がユタ大に来て私を支援、大学院博士課程の4人の学生を指導してくれている。医学部から10名の医師が参加して新しい研究プロジェクトをスタートさせている。アメリカで初めての細胞シート再生医療の実現と普及に挑戦する。科学技術のサイエンスとしてのアカデミア基盤構築と同時に人類・社会全体に貢献する面からの基盤構築に関しても、より優れた体制・組織の在り方が追究されねばならない。
21世紀の先端医療開発には医学とテクノロジーの両面の理解が必須であり、未来医学研究会の会員がその時代を先取りした活動の中から、もう一度自分の使命を考える機会にして頂ければと強く思っている。TWInsにかけられる期待は大きく、益々の発展に期待したい。
(2020年2月26日受理, 2020年3月23日公開)

岡野 光夫 (おかの てるお)
東京女子医科大学 先端生命医科学研究所 前所長
未来医学研究会 前会長
略歴
1994-1999 東京女子医科大学医用工学研究施設 教授
1994-2016 ユタ大学薬学部 併任教授
1999-2001 東京女子医科大学医用工学研究施設 施設長・教授
2001-2014 東京女子医科大学先端生命医科学研究所 所長・教授
2008-2012 President, Tissue Engineering & Regenerative Medicine International Society-Asia Pacific Chapter
2009-2012 日本DDS学会 理事長
2010-2015 日本再生医療学会 理事長
2011-2013 内閣官房医療イノベーション推進室 室長代行
2012-2014 東京女子医科大学 副学長
2014-現任 東京女子医科大学 名誉教授・特任教授
2016-現任 ユタ大学薬学部 教授・細胞シート再生医療センター長
受賞
1997 Outstanding Pharmaceutical Paper賞 (Controlled Release Society)
1997 Clemson Award for Basic Research, Society for Biomaterials
2000 Founders Award, Controlled Release Society
2005 江崎玲於奈賞
2009 科学技術分野の文部科学大臣表彰科学技術賞(研究部門)
2009 紫綬褒章
2013 高分子学会高分子科学功績賞
2014 日本バイオマテリアル学会科学功績賞
2018 Excellence Achievement Awards, Tissue Engineering & Regenerative Medicine International Society-Asia Pacific Chapter
専門分野
再生医療、バイオマテリアル、人工臓器、ドラックデリバリーシステム等。高分子材料の表面微細構造を制御することによってはじめて可能となる表面インテリジェント特性とその再生医学研究への応用分野。細胞シート工学の新領域を創出し、医工連携研究を推進。角膜、歯根膜、心筋、食道、ヒザ関節軟骨、中耳、肺などのFirst-in-Human Clinical Studiesを実現させ再生医療のトランスレーションを追究する領域で活動。自己細胞シートから間葉系幹細胞を中心に他家細胞シートの利用に応用を拡大させて新しい再生医療で開発を進めている。

